Il mondo poliedrico delle amfetamine: automedicazione, uso prestazionale, dipendenze e nuove prospettive terapeutiche
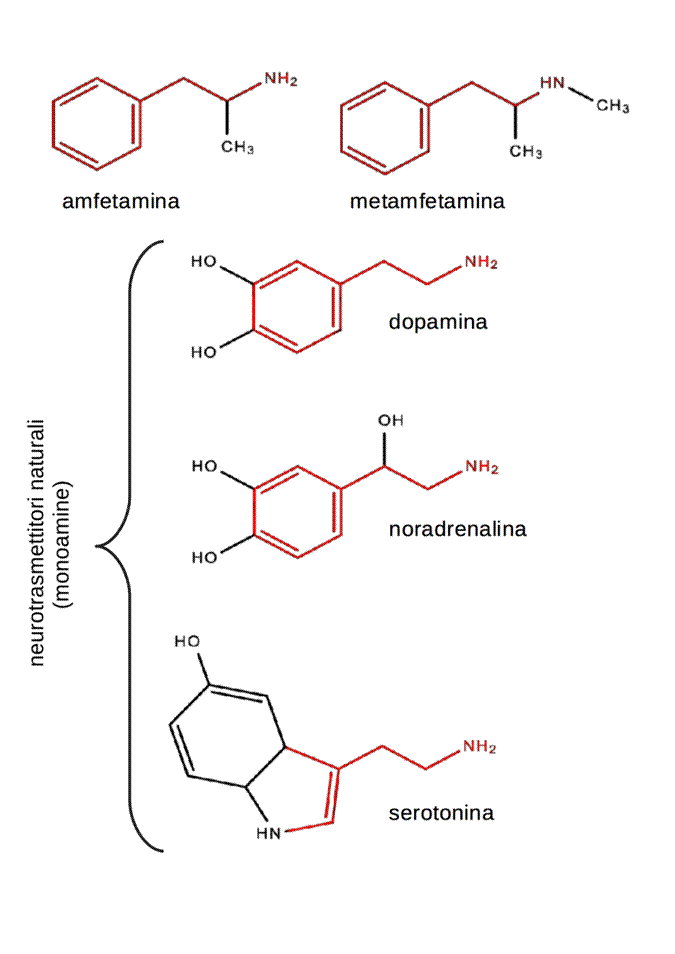
Le amfetamine rappresentano uno dei capitoli più intriganti e complessi delle storie della farmacologia e della medicina delle dipendenze. Alfa-metil-fenil-etil-amine: una struttura chimica relativamente semplice, simile alla struttura base di importanti neurotrasmettitori come dopamina, noradrenalina e serotonina che, a seconda del contesto, può essere considerata farmaco, adattogeno, droga o veleno. La differenza non risiede tanto nella molecola in sé, quanto nella persona che la utilizza, nel set e setting, nella società che la circonda e nelle comorbilità che la accompagnano.
La storia delle amfetamine è intrecciata con quella della medicina moderna. Negli anni Trenta del Novecento, queste sostanze venivano presentate come un vero e proprio regalo di Natale: una soluzione per la depressione, la fatica, la narcolessia, l’obesità, la scarsa concentrazione. L’uso era militare e lavorativo, privo di stigma sociale. In particolare, la pubblicità dell’epoca era orientata alle donne, promettendo controllo del peso, aumento dell’energia, regolazione dell’umore e coping con i carichi multipli di cura, lavoro e relazioni.

Quel regalo di Natale, però, nascondeva una bomba ad orologeria (un’immagine coniata dalla giornalista e scrittrice Gail Sheehy nel suo libro “Speed is the essence”). Le amfetamine presentano una lunga zona grigia prima che emerga la consapevolezza dei problemi e prima che si instauri un contatto con i servizi. L’uso funzionale prolungato per lavoro, studio, sesso o veglia, l’assenza di un’astinenza fisica immediata che spinga alla cura e lo stigma selettivo contribuiscono a ritardare la richiesta di aiuto. Spesso le persone arrivano ai servizi solo dopo un evento acuto.

Oggi la situazione è cambiata, ma resta complessa. La destroamfetamina ha ricevuto l’Autorizzazione all’Immissione in Commercio definitiva a settembre 2025 per il trattamento dell’ADHD in bambini e adolescenti come terapia di seconda linea, qualora il metilfenidato non risulti efficace. La lisdexamfetamina è stata inserita nella Tabella dei Medicinali a maggio 2025, anche se molti centri specialistici la prescrivono già ricorrendo all’importazione dall’estero.
La metamfetamina, pur non essendo autorizzata in Italia e in Europa, lo è negli Stati Uniti per l’ADHD e, in via secondaria e a breve termine, per l’obesità resistente ad altri trattamenti. Questo contrasto normativo riflette le diverse valutazioni dei rapporti rischio-beneficio in contesti diversi.

In una parte significativa dei casi, l’uso non medico di amfetamine rappresenta un tentativo di automedicazione di condizioni psichiatriche sottostanti, più o meno consapevole. L’ADHD non diagnosticato è uno dei principali motivi: circa il 10% degli adulti che consumano metamfetamina ha un ADHD. I tratti caratteristici includono una discrepanza cronica tra potenziale intellettivo e risultati scolastici o lavorativi, percorsi a zig-zag con cambi frequenti di lavoro e relazioni, procrastinazione cronica, disorganizzazione pervasiva e disregolazione emotiva.
Ma non è solo ADHD. La depressione anergica e l’apatia, l’ansia sociale e il ritiro, il trauma e la disregolazione emotiva, l’affaticamento cronico e i carichi di cura possono tutti contribuire a un uso di sostanze stimolanti come risposta a richieste impossibili della vita quotidiana. In questi casi, la metamfetamina diventa uno strumento di efficienza totale: lucidità, controllo, abolizione della fatica morale.
La differenza tra uso sanitario e uso funzionale è cruciale. Il potenziale di abuso delle amfetamine dipende in larga misura dal contesto d’uso, dal dosaggio e dalla modalità di somministrazione, più che dalla molecola in sé. L’uso medico in ambiente sanitario, con modalità precise e dosi ragionevoli, ha un profilo di rischio completamente diverso rispetto all’uso funzionale in contesti dove il valore culturale e gli effetti attesi dalla persona e dal suo ambiente giocano un ruolo determinante.
Le funzioni che le persone chiedono alle amfetamine sono molteplici: attenzione, concentrazione, energia, resistenza alla fatica, sesso, socialità, lavoro, umore, identità. Ma queste funzioni potrebbero essere la risposta a richieste impossibili imposte da una società che premia la produttività a scapito del benessere. Il passaggio dall’uso medico all’uso funzionale, poi all’uso problematico, all’abuso e alla dipendenza è spesso graduale e insidioso.
Un ambito particolarmente rilevante è quello del chemsex, dove la metamfetamina (soprannominata Tina) gioca un ruolo significativo. Nei gruppi di uomini che hanno sesso con uomini, la prevalenza d’uso varia dal 14 al 22% nelle principali città italiane. Il consumo è spesso ritualizzato, mediato dalle app di incontri, e non sempre è legato a una dipendenza da sostanza quanto piuttosto a un comportamento compulsivo relativo all’associazione sesso-sostanza.
Gli effetti della metamfetamina sul sesso sono noti: riduzione delle inibizioni, superamento dell’omofobia introiettata, slatentizzazione dell’attrazione omosessuale in persone con doppia vita, ma anche difficoltà erettili (crystal dick) che spingono all’uso di sildenafil e simili. Le binge di ore o giorni possono portare a esaurimento psicofisico, colpo di calore, insufficienza renale, aggressività e dinamiche pericolose.
Nelle donne, la metamfetamina ha un effetto fortemente eccitante sulla sessualità, a differenza di altre droghe come la cocaina. Nell’89% delle donne intervistate nell’indagine “Piacere Chimico”[1] è stato riportato un aumento dell’eccitazione fisica, con orgasmi più lunghi e intensi. Questo profilo di effetti contribuisce a spiegare la sua diffusione in contesti sia eterosessuali che omosessuali.
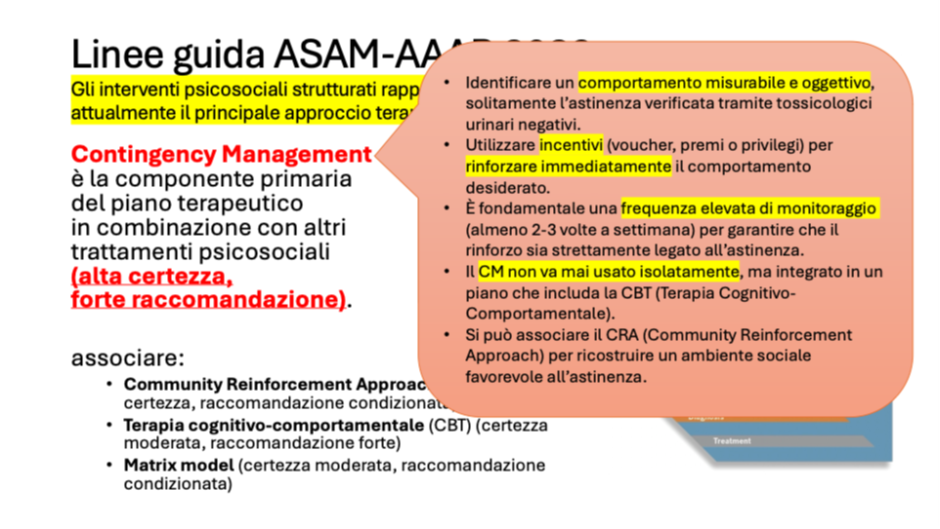
Di fronte a questo quadro complesso, la domanda che si pongono operatori e pazienti è: cosa possiamo fare? Fermo restando che ad oggi il gold standard del trattamento è l’associazione di contingency management con psicoterapia cognitivo-comportamentale (ne parleremo in un prossimo articolo), dobbiamo riconoscere che per troppo tempo il disturbo da uso di metamfetamina è stato considerato una condizione difficilmente trattabile, con opzioni farmacologiche limitate e risultati spesso deludenti. La situazione, però, sta cambiando.
Negli ultimi anni, la ricerca ha fatto passi significativi nell’identificare approcci farmacologici che possano aiutare le persone a ridurre o interrompere l’uso di metamfetamina. Due lavori recenti offrono spunti interessanti e aprono prospettive nuove: lo studio ADAPT-2 pubblicato sul New England Journal of Medicine nel 2021 e una case series del 2026 che esplora una terapia tripla. Vediamoli più da vicino.
Naltrexone e bupropione: lo studio ADAPT-2
Il primo studio che vale la pena esaminare è il trial ADAPT-2, pubblicato da Trivedi e colleghi sul New England Journal of Medicine nel 2021 [2]. Si tratta del più grande e rigoroso studio controllato con placebo condotto fino a oggi per valutare un trattamento farmacologico del disturbo da uso di metamfetamina.
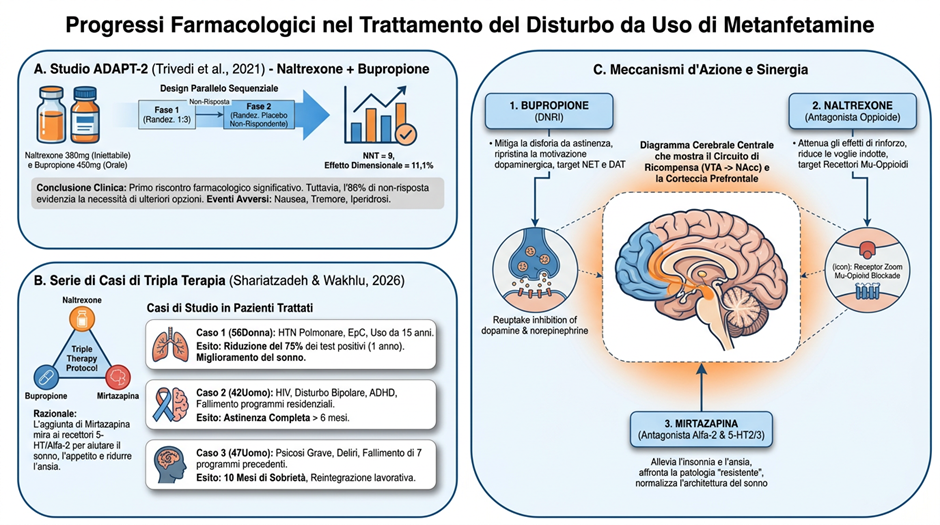
I ricercatori hanno testato la combinazione di naltrexone a rilascio prolungato iniettabile (380 mg ogni tre settimane) e bupropione orale a rilascio prolungato (450 mg al giorno) confrontandola con placebo. Il disegno dello studio era particolare: un trial in due fasi con design sequenziale parallelo, in cui i partecipanti venivano randomizzati inizialmente in rapporto 1:3 al trattamento attivo o al placebo, e solo chi non rispondeva nella prima fase veniva ri-randomizzato nella seconda.
I risultati? Nella prima fase, il 16,5% dei partecipanti nel gruppo naltrexone-bupropione ha ottenuto una risposta (definita come almeno tre test urine negativi su quattro nelle ultime due settimane) contro il 3,4% nel gruppo placebo. Nella seconda fase, l’11,4% contro l’1,8%. Combinando i dati delle due fasi con la pesatura appropriata, la risposta complessiva è stata del 13,6% nel gruppo trattato contro il 2,5% nel gruppo placebo, per un effetto del trattamento di 11,1 punti percentuali.
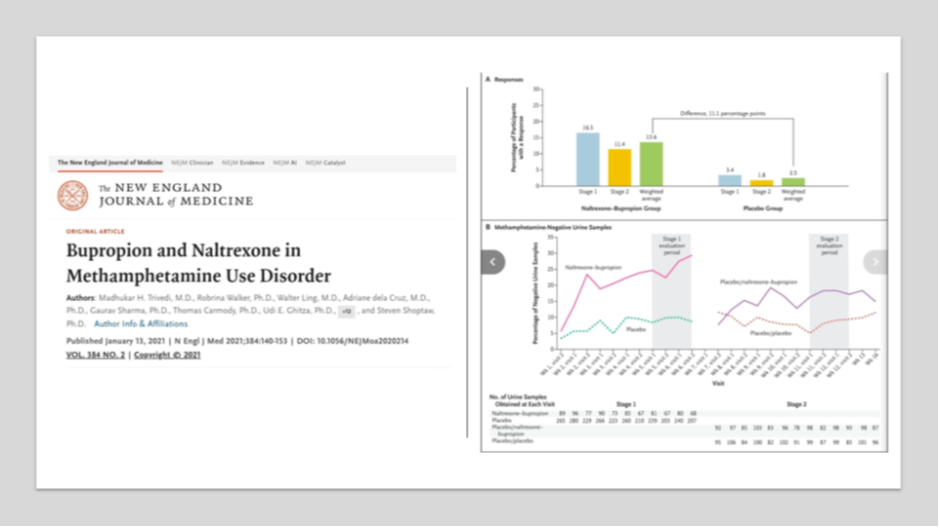
Cosa significano questi numeri? Da un lato, l’effetto è statisticamente significativo e rappresenta il primo trattamento farmacologico che ha dimostrato efficacia in un trial controllato di questa portata. Dall’altro, la percentuale di risposta è bassa: circa l’86% dei pazienti trattati non ha raggiunto il criterio di risposta primario. Gli eventi avversi includono disturbi gastrointestinali, tremore, malessere, iperidrosi e anoressia. Eventi avversi gravi si sono verificati nel 3,6% dei partecipanti.
Il meccanismo d’azione proposto è interessante: il bupropione, un antidepressivo con effetto stimolante che agisce sui sistemi noradrenergico e dopaminergico, potrebbe alleviare la disforia associata all’astinenza da metamfetamina che spinge all’uso continuato. Il naltrexone, un antagonista dei recettori oppioidi noto per la sua efficacia nel disturbo da uso di oppioidi, potrebbe attenuare gli effetti rinforzanti della sostanza e i craving indotti dai segnali ambientali.
Terapia tripla: naltrexone, bupropione e mirtazapina
Il secondo lavoro, pubblicato nel 2026 da Shariatzadeh e Wakhlu [3], esplora un approccio ancora più ambizioso: la terapia tripla con naltrexone, bupropione e mirtazapina. Si tratta di una casistica su tre pazienti con disturbo da uso di metamfetamina grave e resistente ai trattamenti convenzionali, seguiti per 18-24 mesi.
I tre casi presentati sono emblematici. La prima paziente, una donna di 56 anni con ipertensione polmonare, epatite C, uso di alcol e metamfetamina dall’età di 15 anni, con allucinazioni uditive da 21 anni. Dopo vari tentativi, l’aggiunta progressiva di naltrexone, bupropione e infine mirtazapina ha portato a una riduzione del 75% dei test urine positivi per metamfetamina nel corso di un anno, con miglioramento marcato dell’insonnia e stabilizzazione dell’umore.
Il secondo paziente, un uomo di 42 anni con HIV, disturbo bipolare, ADHD e uso di metamfetamina e alcol. Dopo multiple ospedalizzazioni e programmi residenziali senza successo, la terapia tripla ha permesso di interrompere completamente l’uso di metamfetamina dopo sei mesi, con mantenimento dell’astinenza verificata da test urine negativi e partecipazione regolare a terapia e gruppi di auto-aiuto.
Il terzo caso, un uomo di 47 anni con disturbo da uso di sostanze e psicosi, portato in clinica dalla moglie perché convinto che lei avesse una relazione extraconiugale. Dopo sette programmi di trattamento nel corso di quattro anni, con periodi massimi di astinenza di tre-sei mesi, la terapia tripla ha portato a dieci mesi di sobrietà, più lunghi di qualsiasi periodo precedente, con rientro lavorativo e ricostruzione della vita familiare.

L’ipotesi dei ricercatori è che l’efficacia di questo regime risieda negli effetti sinergici tra i tre componenti. Il bupropione, con il suo effetto inibitorio del reuptake di noradrenalina e dopamina, può mitigare la disforia post-astinenza e ripristinare la motivazione attraverso il potenziamento della trasmissione dopaminergica. Il naltrexone, antagonista dei recettori mu-oppioidi, può ridurre i craving e attenuare gli effetti rinforzanti degli stimolanti. La mirtazapina, con il suo effetto antagonista sui recettori 5-HT2, 5-HT3 e alfa2-adrenergici, può alleviare ulteriormente i sintomi da astinenza e migliorare sonno e appetito.
Entrambi questi studi hanno comunque limitazioni importanti. Lo studio ADAPT-2, per quanto rigoroso, mostra tassi di risposta modesti e una durata del follow-up relativamente breve (12 settimane). La casistica sulla terapia tripla ha un campione minuscolo, manca di controlli e randomizzazione, e i risultati potrebbero essere influenzati da errori sistematici di selezione, effetto osservatore ed effetto placebo.
Tuttavia, questi lavori rappresentano passi avanti significativi. Per la prima volta abbiamo evidenza scientifica solida che alcuni farmaci possono aiutare le persone a ridurre l’uso di metamfetamina. La combinazione naltrexone-bupropione è già menzionata nelle linee guida ASAM/AAAP [4] come opzione da considerare, e la terapia tripla apre un’ulteriore prospettiva per i casi più resistenti.
Per i clinici che lavorano con queste persone, il messaggio pratico è che non dobbiamo arrenderci di fronte alla complessità del disturbo da uso di metamfetamina. L’approccio deve essere multimodale, integrando interventi psicosociali con una valutazione attenta delle possibilità farmacologiche. È importante anche indagare le condizioni psichiatriche sottostanti: ADHD, depressione, disturbo da stress post-traumatico, disturbi d’ansia possono tutti contribuire all’uso di stimolanti e meritano un trattamento appropriato.


La ricerca futura dovrà confermare l’efficacia della terapia tripla in trial controllati randomizzati, identificare quali sottogruppi di pazienti beneficiano maggiormente di quale approccio, e ottimizzare le strategie di dosaggio. Nel frattempo, questi studi offrono nuove speranze e strumenti concreti per affrontare una delle sfide più impegnative nel campo delle dipendenze.
P.S. ritengo corretto dichiarare che questo articolo è stato “distillato” dalla presentazione che ho tenuto nel gennaio 2026 al convegno Addictus di Trento, con l’aiuto di un’intelligenza artificiale (Kimi). Ho inserito alcune diapositive della presentazione, che si può comunque rivedere in video sul canale YouTube di Medicina delle Dipendenze, in https://www.youtube.com/watch?v=e9InFRqpk_Y (dura poco più di mezz’ora).
[1] https://blog.sitd.it/2016/08/25/storia-di-uno-studio-dal-chemsex-a-piacere-chimico/
[2] Trivedi, M. H., Walker, R., Ling, W., Dela Cruz, A., Sharma, G., Carmody, T., et al. (2021). Bupropion and naltrexone in methamphetamine use disorder. N. Engl. J. Med. 384, 140–153. https://doi.org/10.1056/NEJMoa2020214
[3] Shariatzadeh, N., and Wakhlu, S. (2026). Naltrexone/bupropion/mirtazapine triple therapy for treatment-resistant methamphetamine use disorder: A case series. Cureus 18. https://doi.org/10.7759/cureus.102744
[4] ASAM/AAAP (2023). The ASAM/AAAP Clinical Practice Guideline on the Management of Stimulant Use Disorder. Available at: https://www.asam.org/quality-care/clinical-guidelines/stimulant-use-disorders .










